- English
- 销售咨询电话:13651196299(王总)
现代麻醉机都组合有呼吸机与监测仪,现将有关基本原理分别叙述于下:
一、 麻醉机的基本原理
1工作原理
麻醉机的功能主要是用以输出麻醉气体,使病人处于麻醉状态下接受手术,因而首先要有供气装置,所供气体为O2、空气或N2O。过去大多用贮气筒贮存的压缩O2或空气以及液体状态的N2O供应。现今多数城市大医院均建有中心供气系统,以提供上述三种气体。临床麻醉中应用都需经过降压,保证恒定的低压和安全。通常降压至3kg/cm2,输入麻醉机到呼吸环路还需经流量计减少气流量至每分钟的毫升数才能用于病人。因环路内设有单向活门,故吸入或呼出气体按一定方向运行,呼吸环路之间又设有钠石灰罐。于是在麻醉机环路内可进行正常呼吸,吸入氧或麻醉气体,呼出气体内的CO2流经钠石灰罐时被吸收。
2.麻醉气体的供给
除N2O经由流量计控制直接输入环路与O2混合供病人吸入外,其它都由蒸发器所盛麻醉药液挥发后输出该麻醉药蒸汽。并按一定浓度供给病人吸入,故蒸发器可谓麻醉机的核心组成部分,关系到麻醉深浅及病人的安全。
最简单的麻醉蒸发器是在盛有吸入麻醉药容器的上方空间通过一定量的O2、空气或N2O+O2混合气(有称稀释气体diluent gas),一小部分气体经过调节阀流入蒸发室,带走饱和麻醉蒸气(有称载气carrier gas),稀释气流与载气流在输出口汇合处混和成为含有一定百分比浓度麻醉蒸气的气流,进入呼吸环路供病人吸入。
气体流经蒸发室带出麻醉药蒸气所使用的方式有:⑴气流拂过型(flow-over),载气从麻醉药液面拂过,带走麻醉药蒸气分子。多数麻醉机所用蒸发器均属此型(有称充气型plenum),气流主动进入蒸发室,室内为正压。⑵气流抽吸型(Draw-over),与上不同的是借病人吸气的力量带出麻醉药蒸气,因而蒸发室内为负压。气流通过所受阻力必须很低(如空气麻醉机)。⑶鼓泡型(Bubble through),载气穿透麻醉药液使成无数小气泡,从而增加挥发面积。⑷滴入型(Dropper)即将麻醉药液有控制地滴入(或微泵注射器)滴入呼吸环路内蒸发后供病人吸入。⑸兼有型:气流既可拂过液面,亦可兼有穿透药液形成气泡的功能。我院设计的DMN-86多功能麻醉机的蒸发器就兼有拂过、抽吸和穿透鼓泡三种功能。
为输出恒定正确的麻醉药浓度,现代麻醉蒸发器都有温度压力补偿装置,如Drager19-I型蒸发器。地氟醚专用的Tec 6型蒸发器,则原理较为复杂。
二、 麻醉呼吸机的基本原理
呼吸机或称通气机,是实施机械通气的工具,用以辅助和控制病人的呼吸,改善病人的氧合与通气,减少呼吸肌作功,支持循环功能等及作为呼衰的治疗等。 人体自主呼吸的吸气期,膈肌收缩,胸廓扩张,胸内负压增大,使气道口与肺泡之间产生压力差,气体进入肺泡内。机械呼吸时,则多利用正压使成压力差,将麻醉气流压入肺泡,停止正压时借胸、肺组织弹性回缩,产生与大气压的压差,将肺泡气排向体外。
因而呼吸机必须具备四个基本功能,即向肺充气、吸气向呼气转换,排出肺泡气以及呼气向吸气转换,依次循环往复。因此必须有:⑴能提供输送气体的动力,代替人体呼吸肌的工作;⑵能产生一定的呼吸节律,包括呼吸频率和吸呼比,以代替人体呼吸中枢神经支配呼吸节律的功能;⑶能提供合适的潮气量(VT)或分钟通气量(MV),以满足呼吸代谢的需要;⑷供给的气体最好经过加温和湿化,代替人体鼻腔功能,并能供给高于大气中所含的O2量,以提高吸入O2浓度,改善氧合。
动力源:可用压缩气体作动力(气动)或电机作为动力(电动)呼吸频率及吸呼比亦可利用气动气控、电动电控、气动电控等类型,呼与吸气时相的切换,常于吸气时于呼吸环路内达到预定压力后切换为呼气(定压型)或吸气时达到预定容量后切换为呼气(定容型),不过现代呼吸机都兼有以上两种形式。
治疗用的呼吸机,常用于病情较复杂较重的病人,要求功能较齐全,可进行各种呼吸模式,以适应病情变化的需要。而麻醉呼吸机主要用于麻醉手术中的病人,病人大多无重大心肺异常,要求的呼吸机,只要可变通气量、呼吸频率及吸呼比者,能行IPPV,基本上就可使用。
呼吸机的基本原理:绝大多数较常用的系由气囊(或折叠风箱)内外双环气路进行工作,内环气路、气流与病人气道相通,外环气路、气流主用以挤压呼吸囊或风箱,将气囊(或风箱内的新鲜气体压向病人肺泡内,以便进行气体交换,有称驱动气。因其与病人气道不通,可用压缩氧或压缩空气。
现代呼吸机大多为:
⑴气动电控:
如Ohmeda 7000型呼吸机,是气动电控双环气路的典型应用,其电子控制系统根据MV、吸呼比及呼吸频率设定值计算出VT、吸气时间、呼气时间、吸气流量,从而控制所需驱动气的气流量。在吸气相,电子控制单元关闭放气活门,驱动器进入风箱的外箱中,随着驱动气不断流入箱外压力上升,风箱受压,向下运动,迫使箱内气体流入麻醉呼吸环路,进入病人肺内。当输送的驱动气总量等于所核定的量,吸气相结束,电子控制单元打开驱动气放气活门,箱外驱动器压力下降,新鲜气与病人呼出气的混合气体也就不断进入箱内,使用风箱上升,当呼气结束,放气活门又复关闭,驱动器进入风箱外箱中,如此周而复始。
⑵气动气控:
如本院设计的STAR-100型麻醉呼吸机,系采用上、下双折叠风箱,上风箱通病人气道,下风箱通上风箱外室,上、下两个气室中隔开孔,通过风箱胀缩及活门上下方磁铁启闭中隔活门。驱动气流入上室时,下风箱内气体亦随文秋里效应流入上室,上室压力上升,迫使风箱下移,使其内的新鲜气体流向病人,即吸气相,达预定VT值后,风箱不能再向下压缩,时因上室压力继续升高,使上室风箱外气体转入下室风箱,风箱上升项开中隔活门,并为上磁铁吸引,上室内气体由中隔开孔流向下室。排出口排向大气,上室内压力下降,新鲜气流随之进入上风箱,为下一次吸气作准备。当上风箱受压下移达预定值时,将中膈活门压向下,同时为下磁铁吸引而关闭中隔开孔,而驱动气又继续流入上室,产生的文秋里效应使下风箱内气体又随之流入上室,下风箱下移,不再影响中隔活门的关闭,直到吸气相再次开始,上室压力高至气流逆向流入下风箱,下风箱上升打开中隔开孔为止,如此周而复始进行工作,其驱动气流量大小和下室排气开口大小可调控频率和吸呼比,从而基本满足了呼吸机四个功能。
⑶电动电控:
如国产SC-3型呼吸机,用两组四连杆结构将旋转运动变为摇摆,从而带动贮气囊上下往复运动,产生控制呼吸。马达减速后,带动园盘M,又通过连杆将运动传给摆块N,使其产生摆动。又通过连杆L使摆杆K上下运动。呼气相时摆杆向上移动,使风箱容量增加充气。吸气时,K向下运动,迫使风箱内的气体流向病人肺内。M转速可改变频率,调节L与K的连接点,可改变VT。O2从进口H输入,经单向活门贮在贮气囊C,呼气时,风箱扩大,C中O2输入风箱。吸气时,单向活门E关闭,风箱内气体O2进入病人肺内,当气道压>60cmH2O,限压活门G开放,释放气体,降低气道压力。PEEP与鱼嘴呼吸活门F相连,病人呼出气体经PEEP活门排出。
⑷高频喷射通气机:
其原理系将高压气源的高流量气体断续地直接输入病人气道,造成高频喷射通气的基本原理系利用旋转阀,气动阀或电磁阀来控制喷射气流而成。整个呼吸回路与大气相通,其呼出气直接排向大气,其流量、压力和频率可调,适用于某些特殊要求的病例、病情和手术。
三、 监测仪的基本原理
现今几乎所有生理功能的变化均有监测仪,随时加以监测,现仅将麻醉手术中所用监测仪的的基本原理加以叙述。
1.循环功能监测
⑴有创血压监测:均须动脉穿刺和留置导管,连接压电传感受器,将机械压强转变为电压大小,经微机处理显示图形,并用数字显示收缩压、舒张压和平均动脉压。
⑵自动无创测压(Dinamap):多用微型电动机,使袖套自动充气,使袖套内压高于收缩压,然后自动放气,用压电换能原件探测动脉搏动的振荡信号,到仪器内的传感器,经电子系统放大,微机计算确定收缩压、舒张压和平均压。
⑶CO监测:目前仍以热稀释法为多用,一般先经颈内静脉搏插入漂浮导管,再由通右房的管腔注入10ml 4℃的等渗葡萄糖液,此液随血流流入肺动脉,使肺动脉内血温发生一定变化,并由导管端上的热敏电阻测出温度变化,CO与血温变化成负相关。心排血量监测仪可描出血温变化曲线,并计算出曲线下面积,直接显示CO(L/min)。
最近肺动脉导管与热源方面有所改进,离导管顶端14-25cm置有导热丝,当导管置入后,监测器随时释放能量脉冲加热导热丝,其面积大,有助于均匀分布混合热量,使附近血温升高至44℃(111°F),热敏电阻位于其下流,检测血温变化,并向相连的监测仪报告,监测仪微机计算类似温度变化曲线下的面积和显示CO,每3-6分钟一次,从而能自动、快速、不断重复测定,故有称此为连续CO测定。
以上亦是以温度变化差,代替Fick's法动静脉血O2含量的浓度差,根据Fick's法,因VO2=CO×(CaO2-CvO2)故CO=VO2/CaO2-CvO2,即从患者每分钟耗氧量(即由肺摄入血液的O2量,一般为250ml)和动、静脉血液含O2量的浓度差,计算中每分钟CO,如测定时动脉血O2含量为0.2ml/ml,静脉血含O2量为0.15ml/ml,浓度差为0.05,代入公式,即得CO=250/0.05=5000ml或5L/min,其基本原理为一段时间的流量等于同一段时间内一种物质(指示剂)进入该流体的总量,除以该物质进入部位的上游与下游浓度差。因肺容量变化不定,目前还是以热稀释法为主。
2心电图监测
是麻醉期间和ICU中常用的心电功能监测,其基本原理为心脏跳动是由于心脏受了其自身所产生的电位激动刺激而起搏。由窦房结产生的兴奋依次转向心房和心室的心肌细胞。产生的这种微弱的生物电变化,不仅可以在心脏内部或心肌表面测量出来,而且可传导到身体表面,当用两个电极于身体表面构成电路,经放大记录描记出心电变化的波形,即为心电图。
目前对PQRST波形的机理虽还有争论,但基本有了一定的解释,当心肌细胞受到一定强度的刺激后,可发生一系列细胞内、外离子流动及膜电位变化,称动作电位,是除极和复极过程中细胞的电位变化。
当心肌细胞在静止状态,细胞膜内外正负离子呈平衡(极化状态),一旦心肌细胞受到刺激后,细胞膜通透性增加,Na+进入细胞内,产生除极,在已除极和未除极的交界面上产生电位差,并一步一步向前推进,形成一系列电位变化,除极进展的方面是正电(+)在前,负电(-)在后。复极时相反。复极完毕细胞内外离子分布恢复正常心电图的形成即是心脏各部位心肌电位变化的综合,当窦房结产生的兴奋激动心房产生P波,兴奋通过房室结传导至房室束中受到一定的拖延,激动通过缓慢形成P-R间期,兴奋通过房室结后,迅速传播至左右侧束及浦倾野氏纤维形成QRS波群。心室除极后,表面无电位差,形成一段等电位线即ST段。以后心肌开始复极产生T波,整个心动周期就形成P-QRS-T一组波群,由此可见,当心肌兴奋的发生,传布和恢复过程中有某些异常时,心电图即有所改变。因此,临床上可以心电图波形变化监测心电功能以及帮助了解某些心脏疾病或水电紊乱等。
心电图机即用以记录心脏激动过程所产生电流的仪器。其主要组件是电流计、放大器、记录装置及所需的一些附件。
3.呼吸功能监测
⑴通气功能监测:主监测VT或MV,于麻醉中常用的为钟表式容量计,传感器为风叶,与气道通连。呼吸气流通过时推动风叶转动,风叶的轴传动一系列齿轮,根据转速在表面上显示每次(VT)和累计的分钟通气量(MV)。新型电子呼吸容量计,仍以风叶为传感器,但用红外线反射和接收元件,探测风叶转速,经电子系统处理后数字显示VT、MV和呼吸频率。
⑵气道压:最原始准确的是用U形管水柱,一端与气道连通,气道压波动引起水柱波动,也可利用金属气鼓与气道连通,气道压波动引起鼓膜波动,鼓膜再传给指针即可见其所指压力数字。现利用电压传感器,通过压力传感器可监测呼吸周期的气道压力变化(包括吸气压、峰压、平台压及呼气末压)。持续监测气道压是了解肺和气道情况和管道有无异常的最简便方法,气道压变化,使传感器产生相应的电信号,经电子系统处理后以数字显示。
⑶SpO2:原理包括两部分:①分光光度测定法:是根据Hb与O2结合后变成HbO2时,血液颜色由暗红变成鲜红这一事实。光穿过不同的Hb的强度与其波长有关,亦即不同波长光穿过不同Hb被吸收的程度不一样。还原血红蛋白(Hb)与氧合血红蛋白(HbO2)对660nm波长的红光和940nm波长的红外光的吸收量相差甚多,HbO2:660nm波长红光吸收量较少而对940nm红外光吸收量较多,相反还原血红蛋白(Hb)对660nm红光吸收量较多而对940nm红外光吸收量较少,因此用分光光度测定法测定红光吸收量与红外光吸收量的比值,就能测定Hb的氧饱和度,比值>1为氧合血,<1是非氧合血,=1是部分(85%)氧合血。红光吸收量可通过发光二级管产生的红光与红外光透照手指或耳垂等组织,再由光电换能器接收计算出来。②容积描记法:每次心搏都有少量血液流入手指或耳垂等部位,使小动脉网扩张,再经过毛细血管床括约肌进入毛细血管床流入静脉返回心脏。用一束光透照手指,在另一侧检测透照后的光能衰减程度。当心脏收缩时,手指血容量增多,光吸收量较大,检测到的光能最小;心脏舒张时,刚好相反。光吸收量的变化反映了血容量的变化。只有搏动的血容量才能变动透照后光能的强弱而不受静脉毛细血管,其它组织液的影响。
SpO2结合以上两个基本原理,用红光和红外光,同时对手指的搏动血管进行照射和检测,当收缩期搏入手指的血充分氧合时,血为鲜红色,吸收红外光量很多,测得红外光容积描记图上的波幅很大,而吸收红光很少,故测得红光描记图上的波幅很小,反之如收缩期搏入手指的血氧合不足时为暗红色,吸收红外光量很少,测得的红外光容积描记图的波幅很小而吸收红光很多,测得的红光容积描记图的波幅很大,因此在每次心搏时测定红外光与红光容积描记图的波幅比值就能无创,连续选择性地确定每搏动脉血氧饱和度。并同时显示容积描记图和脉率。
R与SpO2成负相关,在曲线上可得到相应的SpO2值。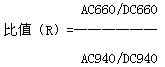 R自0.4(100%饱和)至3.4(0%饱和),当R=1时,SpO2约为85%。
R自0.4(100%饱和)至3.4(0%饱和),当R=1时,SpO2约为85%。
⑷ETCO2监测:1943年Luft创用红外线测定CO2浓度,其原理是基于CO2能吸收特定波长(4300nm=4.3um)的红外光的特性。虽尚有质谱仪,,拉曼散射分析仪和声光分光镜等测定ETCO2,但目前临床上仍多用红外线监测仪,它具有无创、简便、反应快速等特点,数据和图形结合,对判断肺通气和血流变化具有特殊的意义。 红外线监测仪系将气样送入测定室,一侧用红外光照射,另一侧用光电换能器探测红外光衰减的程度,后者与CO2浓度成正比。所测信号和一个参比室内气体(空气或N2)所得信号比较,经微机处理放大,用图形和数字显示CO2程度。
因持续接收信号,电流呈持续状态,难以比较,故加旋转滤光器,滤过光信号不断变更,使电信号成脉冲。现已有间断红外光发生脉冲信号的装置。CO2监测。分析过程中必须检查整个波形,包括基线、高度、频率、节律及形态五个方面,故不具有波形显示在诊断上是没有价值的,虽然如此,但仍不能直接反映机体酸碱和氧合状态。
⑸连续混合静脉血氧饱和度(SVO2)监测,是目前较新的监测技术,其基本原理亦基于Hb随氧合程度的增加,颜色由紫变红,不同颜色的Hb对不同波长光的吸收量不同。故用不同波长的光照射红细胞后,从反射回的光量就可算出Hb的氧饱和度。
故监测系统包括三大部件:⑴光纤导管:内含二条光纤,一条将发射光传至血管内照射红细胞,另一条将反射光传回;⑵光组件,有三只不同波长的发光二极管,一种红光(670nm)和二条近红外光(700、800nm)依次轮流以每种波长每秒244次脉冲的速率通过一条光纤维传入血管内,照射流经血管端的血液内红细胞,照射光波被血液吸收,折射和反射后,一部分被另一条光纤收集传回到光学组件内的光纤测器,转换成为电信号;⑶微机处理系统:即主机,对传回的三种波长光强度信号经过放大处理和计算,用数字显示。其结果可用以了解氧供与氧需比值的变化趋势,不过SVO2仅能反映全身氧的总的变化趋势,因各器官组织氧耗与氧储备各不相同。SVO2下降不是意味着氧供减少,就是氧需或氧耗增加。正常SVO2为75%左右,对有些不明原因的呼吸变化,如呼吸肌乏力,镇静药过量、气胸等可由SVO2的变化来及时发现和纠正。
4.脑电、肌电、脑干诱发电位及肌松监测
与心电监测一样,其基本原理都很简单,因其本身都产生生物电信号,只要加以拾取,放大及显示等处理即可。问题在于如何解释所获得的信号(波形、数据)等意义。
⑴脑电图:大脑产生生物电幅度约几微伏至几百微伏,频率0.5-60HZ,脑组织的自发放电很多,且时刻存在着,它不仅可从暴露的脑组织上引导出来,也可从头皮上引导出来,从头皮上引导出来的脑电活动,即为脑电图(EEG)。
脑电图机就是把这种微弱的脑生物电信号进行放大及记录的装置,脑电波与其它光波一样,有4个基本要素:即频率、波幅、波形和位相。
位相(phase):亦称极性,为时间与波幅之间的相对关系,表示每个波长在整个周期里的位置。以基线为准,波顶在基线以上称负相(或阴性),波顶在基线以下为正相(或阳性),位相不同者称不同步。
脑电波节律的形成,必然是许多神经细胞同时放电和同时停止的结果。大多数神经细胞同时放电是脑电波产生的重要条件之一,另一重要因素是各种神经元的排列次序和方向必须一致,因传导方向不一致时,电势必互相抵消,就不会引起强大的电位。据有关脑组织解剖学的资料,大脑皮层中的一种主要细胞-椎体细胞排列很规则,其顶树突都朝向皮层表面,因而脑电波的产生很可能是很多大脑椎体细胞的树突电位自细胞体内向脑表面传导所致。
正常人脑电波的频率范围为1-30次/秒,可分成4个波段,即δ波:1-3次/秒,Q波:4-7次/秒,α波:8-13次/秒;β波:14-30次/秒。EEG表现的往往不只是一种波而可同时存在多种波,但以其中有一种波占优势。正常人两侧对称点上引导出脑电波的频率、振幅、波形和同步性基本上是对称的,如存在明显不同,则为病理状态。脑电活动与脑血流、脑代谢之间关系密切。
麻醉可使EEG有改变,但影响脑电活动的因素很多,不同麻醉药引起的改变就不全相同,很难作为麻醉深度的监测。近年来由于计算机技术的进步,作为监测方面研究了许多方法,包括脑电功率谱分析法(包括压缩谱阵、致密谱阵、谱边界频率、中位频率等)。脑电地形图(或称脑电分布图)及双谱分析,总的称为定量脑电图(qEEG)。由于qEEG系利用计算机进行频域或时域信号分析,故有更高的敏感性,特别是谱边界频率(SEF)和双频谱分析指数(BIS),认为与麻醉深度有相应关系,但至今只能作为参考。
⑵肌电图:为反映肌肉-神经系统生物电活动规律的波形图,其原理有三:①电刺激肌肉时,肌肉发生收缩;②肌肉收缩时产生电流;③刺激越强,动作电流放出越快越多,动作电位只有在肌肉收缩中产生。
肌电图的诊断在于去神经电活动,也可用以观察神经的再生与功能恢复及辅助了解有无神经根受压与损伤程度。在麻醉方面主要用于了解腰麻或硬膜外麻醉因药物过敏或技术错误引起的下肢肌无力或瘫痪的并发症。近年来已有计算机化地检查与分析肌电图的仪器问世。
⑶诱发电位监测:其基本原理为感觉传入系统受刺激时,在CNS可引起电位变化。受刺激的部位可以是感觉器官、感觉神经或感觉传导途径上的任何一点。根据不同的刺激形式,分为射体感觉、听觉和视觉诱发电位(EP)。通过观察和分析,了解某特定感觉通道和脑皮层代表区的功能状态,就可用以监测脑和神经功能及麻醉效果。
临床上常采用的有:①听觉诱发电位(AEP),即给予一连串的声刺激(听阈>60dB)在头顶乳突处或耳廓上可记录到AEP,表示从耳蜗神经到听觉皮质后的各级神经核团活动,又称脑干诱发电位(BAEP);②视觉诱发电位(VEP),在闭合的眼睑上用强闪光刺激后,在枕部头皮上记录到EP波形,反映视觉传导功能。于麻醉中作为监测有报告氟烷使VEP潜伏期延长,而恩氟醚、异氟醚和N2O使VEP潜伏期延长而波幅减少等;③躯体诱发电位(SEP)为刺激外周神经(如正中神经),在对侧相应颈节段水平皮肤和顶叶头皮记录到有一潜伏期大致相似的波形,可用于围术期监测。麻醉中吸入氟烷、恩氟醚、异氟醚和N2O均可使SEP潜伏期增加,波幅减小。而静脉麻醉药依托咪酯、异丙酚可使潜伏期和波幅同时增加。因恩氟烷与异氟烷明显影响BAEP波幅,且与剂量呈正相关,故有人试图作为监测麻醉深度的方法,但至今尚无确切的标准可依,且受多种因素影响,易受干扰,尚难以应用。④神经肌肉传导功能监测:在麻醉期间和术后监测肌松药作用的起效、维持和消退。目的是做到术中合理使用肌松药,减少不良反应和术后及时逆转,肌松药的残余作用,防止术后呼吸抑制。其基本原理是用电刺激外周运动神经达到一定刺激强度(阈值)时,肌肉就会发生收缩,病人用肌松药后肌肉麻痹,如超强刺激程度不变,则所测得的肌肉收缩力强弱就能表示神经肌肉阻滞的程度。4个成串刺激是临床应用最广的方式,是一串由4个频率为2HZ,每0.5s一次,共4个矩形波组成的成串刺激波,四个成串刺激引起4个肌肉颤搐,连续刺激时,串间距离为10-12s,神经肌肉传递功能正常时,4个肌颤搐的幅度相等非去极化阻滞时出现顺序衰减,4个肌颤搐的幅度依次减弱,用4个成串刺激监测时用药前无需先测定对照值,可以直接从T4/T1来评定阻滞程度,且可根据有无衰减来确定阻滞性质,因去极化阻滞时四次颤搐反应幅度同时降低,不出现顺序衰减。当T4消失,阻滞程度达75%,T3和T2消失,分别达到80%和90%阻滞,最后T1消失示阻滞程度达到100%。T4/T1>0.75示肌张力已充分恢复。⑤麻醉气体浓度监测:质谱仪可同时测出混合气体内每种气体的浓度,是目前最先进的气体浓度分析仪,基本原理是呼出或吸入的气体被质谱仪内的电子束轰击下离解成离子,离子经加速和静电聚焦成离子束而后进入磁场,由偏转系统使各种离子分散成弧形轨道,每种离子的轨道半径与各自的电荷/质量比值成正比,质量大的半径大,于是不同种类的离子在空间分散开,形成质谱(mass spectrum),再经离子收集器分别测量不同气体离子所带电流。电流量大小与气体离子数(即浓度)成正比。放大后经电子处理系统分析,很快显示出数值(mmHg或%)能同时迅速(<100ms,0%-90%,测出每次呼吸中各种气体浓度,可同时监测O2、N2O、CO2、N2及挥发性麻醉药。
北京瑞得伊格尔科技有限公司辽宁分公司(辽ICP备10207212号-1) 网站地图